कूल्हे के जोड़ (कॉक्सार्थ्रोसिस) का आर्थ्रोसिस या ऑस्टियोआर्थराइटिस आर्टिकुलर कार्टिलेज और जोड़ों की हड्डियों का धीरे-धीरे विकसित होने वाला, पुराना विनाश है।
पैथोलॉजी के साथ, श्रोणि क्षेत्र के संयुक्त कैप्सूल में श्लेष द्रव (संयुक्त गुहा में द्रव) की संरचना बदल जाती है।उपास्थि ऊतक अपनी लोच, घनत्व खो देता है, और दरारों से ढक जाता है।हड्डी पर दबाव बढ़ जाता है, यह सीमांत वृद्धि (संयुक्त के किनारे पर कांटे या ऑस्टियोफाइट्स), अल्सर और कटाव के गठन में योगदान देता है।ऊतकों का अध: पतन होता है, उनके कार्यों का नुकसान होता है और विनाश होता है।
पैथोलॉजी के कारण प्रकट होता है:
- निरंतर तनाव (उदाहरण के लिए, खेल प्रशिक्षण या अधिक वजन के कारण);
- उम्र बढ़ने (60 वर्ष के बाद की आयु);
- विभिन्न रोगों के कारण उपास्थि ऊतक के प्रतिरोध में कमी: उदाहरण के लिए, प्रतिक्रियाशील गठिया, संधिशोथ गठिया; उपास्थि की संरचना में, पानी और कोलेजन की सामग्री कम हो जाती है, यह सामान्य भार (चलना, दौड़ना) के तहत भी जल्दी से नष्ट हो जाता है।
रोग की शुरुआत में व्यक्ति को चलते समय, परिश्रम के बाद दर्द महसूस होता है।थोड़ी देर बाद, दिन के अंत में लंगड़ापन लक्षणों में शामिल हो जाता है।
समय के साथ (औसतन 3-5 वर्षों के बाद), पैथोलॉजी सक्रिय आंदोलनों (लचीलापन, रोटेशन, कूल्हे का विस्तार), आंशिक या पूर्ण विकलांगता (यह 98% मामलों में होता है) की सीमा पैदा कर सकता है।
कॉक्सार्थ्रोसिस (हिप ऑस्टियोआर्थराइटिस) लाइलाज है।यह जीवन भर आगे बढ़ता है।
यदि रोग के विकास की शुरुआत में (चरण १-२) परिवर्तनों को रोका जा सकता है, तो बाद के चरणों (चरण ३-४) में समस्या का समाधान शल्य चिकित्सा द्वारा किया जाता है।
यदि किसी बीमारी का संदेह होता है, तो वे रुमेटोलॉजिस्ट, आर्थोपेडिस्ट के पास जाते हैं।
रोग के विकास का तंत्र
कूल्हे के जोड़ में फीमर का सिर और एसिटाबुलम होता है, जो चिकनी उपास्थि से ढका होता है।वे वाहन चलाते समय सिर को एक चिकनी सरकना प्रदान करते हैं।
कई कारकों के प्रभाव में, संयुक्त आयु के ऊतक तेजी से बढ़ते हैं:
- पैथोलॉजी आर्टिकुलर तरल पदार्थ की संरचना में बदलाव के साथ शुरू होती है।
- एक चयापचय विकार है, "भुखमरी" और उपास्थि कोशिकाओं (चोंड्रोसाइट्स) की मृत्यु।
- समय के साथ, आर्टिकुलर सतह ढीली हो जाती है, अपनी लोच और ताकत खो देती है, और दरारें पड़ जाती हैं।
- कार्टिलेज के शॉक एब्जॉर्बिंग फंक्शन बिगड़ जाते हैं, हड्डियों पर दबाव बढ़ जाता है।
- उपास्थि के टूटे हुए टुकड़े सूजन और प्रतिक्रियाशील सिनोव्हाइटिस (संक्रामक रोग के बाद संयुक्त झिल्ली की सूजन - इन्फ्लूएंजा, एंटरोवायरस संक्रमण, खसरा, आदि) के विकास को भड़काते हैं।
- हड्डी के ऊतक सघन हो जाते हैं, इस्किमिया (रक्त की आपूर्ति में गड़बड़ी), अल्सर, क्षरण दिखाई देते हैं।
- हड्डी पर दबाव की भरपाई (कम) करने के लिए, किनारों पर कार्टिलेज बढ़ता है और हड्डी बन जाता है, जिससे रीढ़ (ऑस्टियोफाइट्स) बन जाती है।
नतीजतन, हड्डियों की कलात्मक सतह नष्ट हो जाती है, जोड़ विकृत हो जाता है, और इसमें गति सीमित हो जाती है।आसपास की मांसपेशियां काफी कम हो जाती हैं, ताकत कम हो जाती है (शोष)।
रोग के बाद के चरणों में, चाल विकृत हो जाती है ("बतख" की याद ताजा करती है)।रोगी पैर से पैर तक घूमता है, गंभीर रूप से लंगड़ा होना शुरू हो जाता है, मुश्किल से हिल सकता है, और अंततः विकलांग हो जाता है (अपनी देखभाल नहीं कर सकता और बिना सहायता के चल सकता है)।
कूल्हे के जोड़ के आर्थ्रोसिस का इलाज कैसे करें? पहले चरण में दवाएं प्रभावी होती हैं, अगले चरण में सर्जिकल हस्तक्षेप एक रास्ता है।
कूल्हे के जोड़ के आर्थ्रोसिस के कारण
पैथोलॉजी के विकास के कारण:
- संयुक्त पर अत्यधिक भार (खेल प्रशिक्षण, पेशे की विशेषताएं, अधिक वजन);
- क्रोनिक पैथोलॉजी की पृष्ठभूमि के खिलाफ आर्टिकुलर कार्टिलेज की ताकत में कमी (उदाहरण के लिए, संधिशोथ या प्रतिक्रियाशील गठिया के साथ)।
रोग का विकास कई स्थितियों को भड़का सकता है:
| आर्थ्रोसिस के विकास को भड़काने वाली प्रक्रियाएं | पैथोलॉजी जो जोड़ की ताकत को कम करती है |
|---|---|
चोट लगना, चोट लगना (फ्रैक्चर, दरारें, लिगामेंट टूटना) |
गठिया (जोड़ों की सूजन) |
संचालन: उदाहरण के लिए, स्नायुबंधन के मेनिस्कस, प्लास्टिक (अखंडता की बहाली) को हटाना |
महिलाओं में रजोनिवृत्ति के दौरान चयापचय संबंधी समस्याएं (गाउट, हाइपोएस्ट्रोजेनिज्म (रक्त में हार्मोन एस्ट्रोजन का स्तर कम होना)) |
बिगड़ा हुआ पैर स्थिरता (फ्लैट पैर; डिसप्लेसिया - जन्मजात विकारों के परिणामस्वरूप असामान्य ऊतक विकास) |
ट्यूमर (सारकोमा, सिस्ट) |
रीढ़ की समस्याएं (स्कोलियोसिस) |
प्रणालीगत संयोजी ऊतक रोग (संधिशोथ, प्रणालीगत एक प्रकार का वृक्ष) |
मांसपेशियों का कमजोर होना, जोड़ के आसपास के स्नायुबंधन |
हेमर्थ्रोसिस (कैप्सूल रक्तस्राव) |
हाइपोथर्मिया (हाइपोथर्मिया) |
ओस्टियोचोन्ड्रोपैथी (सड़न रोकनेवाला, यानी सूक्ष्मजीवों की भागीदारी के बिना आगे बढ़ना, हड्डी के परिगलन (ऊतक परिगलन)) |
शारीरिक निष्क्रियता (अपर्याप्त रूप से सक्रिय जीवन शैली) |
चोंड्रोमैटोसिस (बिगड़ा हुआ उपास्थि गठन से जुड़े हड्डी के ऊतकों की जन्मजात विकृति) |
जोड़ के आसपास के ऊतकों (मांसपेशियों, स्नायुबंधन) को रक्त की आपूर्ति में व्यवधान |
|
ओस्टियोचोन्ड्रोसिस |
जोखिम:
- लिंग (पुरुषों में, रोग कम विकसित होता है);
- आनुवंशिकता (रिश्तेदारों की बीमारी की संभावना 2-3 गुना बढ़ जाती है)।
पैथोलॉजी के तीन डिग्री और 4 चरण
रोग कई चरणों में विकसित होता है।पैथोलॉजी की प्रत्येक डिग्री कुछ परिवर्तनों की विशेषता है:
तीन डिग्री की बीमारी
| आर्थ्रोसिस की डिग्री | विशेषता परिवर्तन |
|---|---|
एक |
व्यायाम के बाद जांघ क्षेत्र में दर्द, कभी-कभी घुटने तक विकिरण - आमतौर पर सोने या आराम करने के बाद गायब हो जाता है |
2 |
|
3 |
|
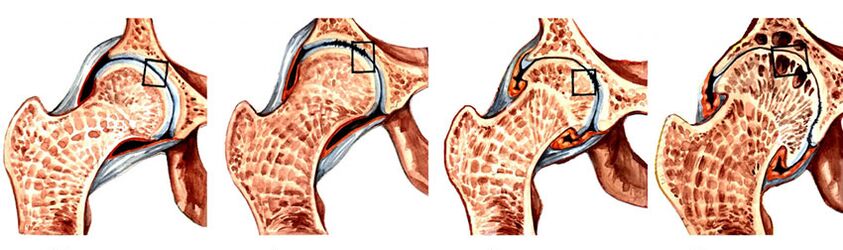
चार चरण
कॉक्सार्थ्रोसिस में, परिवर्तनों के 4 चरण होते हैं जिन्हें एक्स-रे पर देखा जा सकता है।
| चरणों | एक्स-रे परीक्षा पर कॉक्सार्थ्रोसिस के लक्षण |
|---|---|
एक |
|
2 |
|
3 |
|
चार |
संयुक्त स्थान का पूर्ण संलयन (सहवर्ती लक्षण रोग के ग्रेड 3 के अनुरूप हैं) |
रोग के विभिन्न चरणों में विशिष्ट लक्षण
प्रारंभिक अवस्था में व्यक्ति को शारीरिक परिश्रम के बाद दर्द का अनुभव होता है।धीरे-धीरे, आर्थ्रोसिस के लक्षण बढ़ते हैं, दर्द तेज होता है, उन्हें लगातार महसूस किया जाता है, आराम के बाद वे गायब नहीं होते हैं।
2-3 चरणों में, चाल एक "बतख" चाल की याद ताजा करते हुए, एक झूलते हुए चाल में बदल जाती है।एक व्यक्ति एक अंग की देखभाल करना शुरू कर देता है, अधिक सावधानी से कदम रखता है और अधिभार नहीं देता है - नतीजतन, इसमें मांसपेशियां शोष करती हैं, और यह दूसरे की तुलना में छोटा हो जाता है, और लंगड़ापन दिखाई देता है।
जैसे-जैसे बीमारी बढ़ती है, रोगी के लिए झुकना और कूल्हे को हिलाना मुश्किल हो जाता है।अंतिम चरणों में, जोड़ का विरूपण होता है, जो अंग की पूर्ण गतिहीनता और विकलांगता का कारण बन जाता है।
चरण 1 के लक्षण:
- दर्द, सुस्त दर्द जो आराम करने के बाद गायब हो जाता है।
- कभी-कभी कमर और घुटने में तकलीफ होती है।
स्टेज 2 लक्षण:
- हल्के परिश्रम के साथ दर्द, रात में, आराम के बाद ("शुरू");
- आंदोलन के दौरान विशेषता कमी या दरार;
- अंग को मोड़ना और अपहरण करना मुश्किल है;
- चाल परिवर्तन बनते हैं, व्यक्ति लंगड़ा होता है, पैर से पैर तक घूमता है;
- मांसपेशियों में ऐंठन (अनैच्छिक रूप से अनुबंध), समय के साथ, बहुत कम हो जाती है, ताकत कम हो जाती है।
स्टेज 3 लक्षण:
- दर्द लगातार महसूस होता है;
- स्पष्ट क्रंच या क्रैकल;
- मांसपेशियों को एट्रोफाइड किया जाता है;
- पैर छोटा है (10% मामलों में लंबा) - उपास्थि के विनाश और इसकी ऊंचाई में कमी के कारण;
- संयुक्त में आंदोलन लगभग असंभव है;
- एक व्यक्ति सहायता के बिना व्यावहारिक रूप से चलने में असमर्थ है।
रोग प्रक्रिया के आगे विकास के साथ, पूर्ण विकलांगता होती है।

संभावित जटिलताएं
- ऊतकों का मरना।
- एसिटाबुलम का फलाव (धक्का)।
- रीढ़ की विकृति (किफोसिस और स्कोलियोसिस)।
- घुटने के आर्थ्रोसिस (गोनारथ्रोसिस)।
- गठिया, बर्साइटिस (संयुक्त ऊतकों की तीव्र सूजन)।
- एंकिलोसिस (ऊतक संलयन, पैर की पूर्ण गतिहीनता)।
निदान
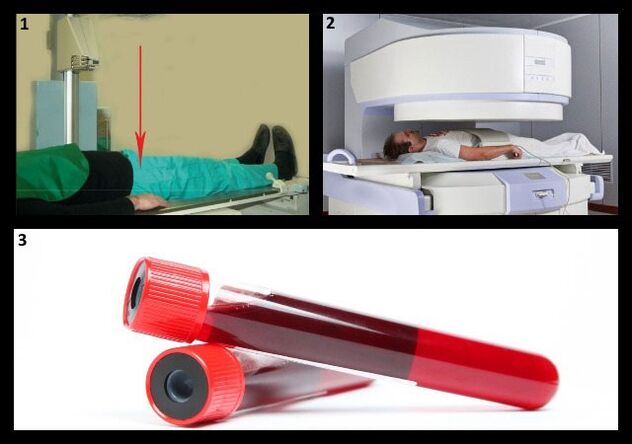
हिप आर्थ्रोसिस के निदान की मुख्य विधि रेडियोग्राफी है।इसकी मदद से रोग की डिग्री निर्धारित की जाती है।
कभी-कभी, कोमल ऊतकों की स्थिति निर्धारित करने के लिए, अतिरिक्त रूप से सीटी या एमआरआई से गुजरना आवश्यक होता है।
आर्थ्रोसिस के साथ प्रयोगशाला परीक्षणों (सामान्य और जैव रासायनिक रक्त परीक्षण, कोगुलोग्राम - रक्त के थक्के परीक्षण, मूत्रालय) के संकेतक अपरिवर्तित रहते हैं।
हालांकि, श्लेष कैप्सूल (प्रतिक्रियाशील सिनोव्हाइटिस) की सहवर्ती सूजन के साथ:
- एरिथ्रोसाइट अवसादन दर (ईएसआर) बढ़ जाती है;
- सियालिक एसिड और सेरोमुकोइड्स (पदार्थ परोक्ष रूप से सूजन की उपस्थिति का संकेत देने वाले) का स्तर बढ़ जाता है।
उपचार के तरीके
निदान के परिणामों के आधार पर, डॉक्टर संयुक्त क्षति की डिग्री और इसका इलाज कैसे करें, यह निर्धारित करता है।रोग पूरी तरह से ठीक नहीं हो सकता है।पहले दो चरणों में, इसे दवाओं के साथ निलंबित करना संभव है।बाद में, गतिशीलता को केवल एंडोप्रोस्थेटिक्स के माध्यम से बहाल किया जा सकता है।
रूढ़िवादी उपचार
डॉक्टर दवाओं का एक सेट निर्धारित करता है जो दर्द, ऊतक सूजन, मांसपेशियों की ऐंठन को खत्म करता है और उपास्थि की स्थिति में सुधार करता है।
तीव्र अवस्था में रोगी का इलाज कैसे करें:
| ड्रग ग्रुप का नाम | प्रभाव |
|---|---|
चोंड्रोप्रोटेक्टर्स |
उपास्थि के विनाश को रोकें और रोकें, श्लेष द्रव की संरचना में सुधार करें और चोंड्रोसाइट्स के पोषण में सुधार करें |
विरोधी भड़काऊ गैर-हार्मोनल दवाएं |
दर्द और सूजन को दूर करें |
मांसपेशियों को आराम देने वाले |
ऐंठन से राहत |
हार्मोनल एजेंट |
उनके पास एनाल्जेसिक, एंटी-एलर्जी, एंटी-एडिमा और मजबूत विरोधी भड़काऊ प्रभाव हैं |
वाहिकाविस्फारक |
ऐंठन को खत्म करना, रक्त परिसंचरण में सुधार करना और पेरीआर्टिकुलर ऊतकों को पोषक तत्वों की आपूर्ति में वृद्धि करना, उनकी तेजी से वसूली को बढ़ावा देना |
मलहम, तरल पदार्थ, सामयिक क्रीम |
ऊतकों में microcirculation और चयापचय में सुधार, जलन, दर्द से राहत, सूजन से राहत |
भौतिक चिकित्सा
चयापचय और ऊतक की मरम्मत में तेजी लाने के लिए, रोग का इलाज फिजियोथेरेपी विधियों से किया जाता है:
- कीचड़ आवेदन;
- पैराफिन या ओज़ोकेराइट ("गंधयुक्त मोम"; तेल समूह का प्राकृतिक जीवाश्म);
- विद्युत उत्तेजना (विभिन्न आवृत्तियों के आवेग धाराओं के संपर्क में);
- लेजर थेरेपी (ऑप्टिकल विकिरण का उपयोग करके उपचार);
- अल्ट्रासाउंड थेरेपी (प्रक्रिया उच्च आवृत्ति यांत्रिक कंपन के साथ ठीक हो जाती है);
- एक्यूपंक्चर (एक्यूपंक्चर);
- चिकित्सीय मालिश।
जांघ की गतिशीलता भी एक विशेष प्रक्रिया - कर्षण (हार्डवेयर कर्षण) द्वारा बहाल की जाती है।संयुक्त कैप्सूल को खींचकर, वे आर्टिकुलर सतहों को सही स्थिति देते हैं, उन्हें भार से मुक्त करते हैं।रोग का इलाज 10-12 प्रक्रियाओं के दौरान किया जाता है।

व्यायाम व्यायाम चिकित्सा
रोग के 1 और 2 डिग्री के साथ जांघ की मांसपेशियों और स्नायुबंधन को मजबूत करने के लिए, व्यायाम चिकित्सा निर्धारित है।
पुनर्प्राप्ति अवधि के दौरान, व्यायाम एक फिजियोथेरेपिस्ट (एक अस्पताल में) के मार्गदर्शन और पर्यवेक्षण के तहत किया जाता है।
भौतिक चिकित्सा:
- अपने पेट के बल लेटते हुए, धीरे-धीरे अपने पैर को १५-२० सेंटीमीटर ऊपर उठाएं, जितना हो सके लॉक करके रखें (३० सेकंड तक)।
- अपनी तरफ झूठ बोलते हुए, धीरे-धीरे अपने घुटनों को अपनी छाती तक खींचें (जहां तक संभव हो)।
- उसी स्थिति से, पैर को अपने नीचे घुटने पर मोड़ें, दूसरे को सीधा करें और इसे फर्श से 45 डिग्री ऊपर उठाएं, 20-30 सेकंड के लिए पकड़ें।
- अपनी पीठ के बल लेटकर, अपने हाथों को अपने सिर के नीचे रखें, अपने पैरों को घुटनों पर मोड़कर, कंधे की चौड़ाई से अलग फैलाएं।धीरे-धीरे श्रोणि को ऊपर उठाएं, 10-15 सेकंड के लिए इस स्थिति में रहें, इसे कम करें (व्यायाम का प्रभाव होगा यदिइलाज के लिए कूल्हे के जोड़ का आर्थ्रोसिसइस तरह दैनिक)।
- पिछले अभ्यास को अपने घुटनों के साथ एक साथ दोहराएं।
- अपने पैरों को अलग रखें (कंधे-चौड़ाई अलग), झुकें और अपने घुटनों को झुकाए बिना अपने पैर को छुएं।
- अपनी पीठ के बल लेटकर, अपने पैरों को सीधा उठाएं और अपने मोज़े को अपने सिर की ओर खींचे, फर्श को छूने की कोशिश करें (अपने सिर के पीछे)
- उसी स्थिति में, अपने घुटनों को मोड़ें, उन्हें एक साथ जोड़ दें, बाएं और दाएं मुड़ें, अपने घुटनों से फर्श को छूने की कोशिश करें।अपनी पीठ और कंधों को फर्श पर दबाएं।
- अपने घुटनों को कंधे की चौड़ाई से अलग करके बैठें, अपने घुटनों को एक साथ और अलग (धीरे-धीरे चौड़ा) लाएं।



प्रत्येक व्यायाम को रोजाना 10-15 बार दोहराएं, उन्हें धीरे-धीरे और बिना तनाव के करें।यदि आप किसी अप्रिय या दर्दनाक संवेदना का अनुभव करते हैं, तो गतिविधि को रद्द कर दें।
जब एक ऑपरेशन की आवश्यकता होती है
सर्जिकल हस्तक्षेप आवश्यक है:
- यदि पैथोलॉजी आगे बढ़ती है;
- जब रोगी गंभीर, लगातार दर्द से चिंतित होता है;
- यदि संयुक्त की विकृति पूर्ण गति में हस्तक्षेप करती है;
- रोग के चरण 3 में।
संधिसंधान
आर्थ्रोप्लास्टी एक प्रकार का सर्जिकल सुधार है।
यह रोग के प्रारंभिक चरणों में उत्पन्न होता है:
- संयुक्त विकृति;
- उपास्थि का विनाश;
- संकुचन की उपस्थिति (ऊतक संलयन, एक मजबूर स्थिति में जांघ का निर्धारण)।
आर्थ्रोप्लास्टी में, आर्टिकुलर सतहों को ठीक किया जाता है:
- टुकड़े, कार्टिलाजिनस वृद्धि, परिगलन के फॉसी हटा दिए जाते हैं।
- आर्टिकुलर सतहों को एक सामान्य शारीरिक आकार दें (हड्डी के विकास को कम करें, हटा दें) और पीस लें।
- अवसाद और अनियमितताएं प्लास्टिक सामग्री (कृत्रिम प्रत्यारोपण) से भरी होती हैं।
फिर संयुक्त के संरचनात्मक भागों को धातु की प्लेटों के साथ संरेखित और प्रबलित किया जाता है।
आर्थ्रोप्लास्टी के बाद:
- 4-5 दिनों में, रोगी को बैठने की अनुमति दी जाती है;
- 1. 5-2 सप्ताह के बाद - चलना, बैसाखी पर झुकना;
- 3 सप्ताह के बाद - व्यायाम चिकित्सा के साथ कूल्हे का व्यायाम करें और बैसाखी के बिना चलें।
इसी अवधि के दौरान, फिजियोथेरेपी प्रक्रियाएं (चिकित्सीय मालिश) निर्धारित हैं।
पूर्ण पुनर्प्राप्ति में 2 से 6 महीने लगते हैं।
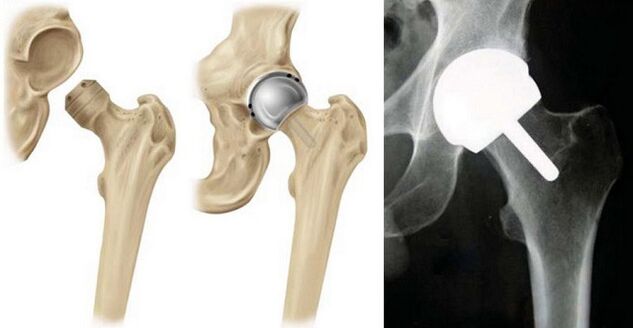
एंडोप्रोस्थेटिक्स
कूल्हे के जोड़ के आर्थ्रोसिस का सर्जिकल उपचार या कृत्रिम प्रत्यारोपण के साथ प्रतिस्थापन बाद के चरणों में, साथ ही साथ संयुक्त विकृति के लिए निर्धारित किया जाता है जिसे अन्य तरीकों से ठीक नहीं किया जा सकता है।
एंडोप्रोस्थेटिक्स तकनीक:
- एसिटाबुलम के उपास्थि और कूल्हे की हड्डी के सिर को हटा दें, सतह को पीस लें;
- एक कृत्रिम ग्लेनॉइड गुहा प्रत्यारोपित किया जाता है, और जोड़ के सिर के बजाय - पैर पर एक काज;
- प्रत्यारोपण चिकित्सा सीमेंट के साथ या एक चैनल ड्रिलिंग द्वारा तय किया जाता है जिसमें कृत्रिम अंग खराब हो जाता है;
- संयुक्त के कुछ हिस्सों को मिलाएं;
- उसके काम की जाँच करें (पैर को मोड़ना-बिछाना);
- धातु की प्लेटों के साथ प्रबलित।
पुनर्प्राप्ति अवधि आर्थ्रोप्लास्टी के बाद के समान है।
कृत्रिम अंग 20 साल तक काम करता है।97% मामलों में, पैर के कार्य पूरी तरह से बहाल हो जाते हैं (यहां तक कि खेल भार की भी अनुमति है)।
निवारण
आर्थ्रोसिस की रोकथाम के लिए, स्वास्थ्य को बढ़ावा देने के लिए सामान्य उपाय करना आवश्यक है:
- अपने डॉक्टर की मदद से अपने आहार को समायोजित करें।
- एक सक्रिय जीवन शैली का नेतृत्व करें।
- जोड़ को अत्यधिक तनाव से बचाएं।
- ज़्यादा ठंडा न करें।
- असहज जूते से बचें।
मौजूदा आर्थ्रोसिस के साथ जोड़ के और विनाश को रोकने के लिए, यह अनुशंसा की जाती है:
- लगातार फिजियोथेरेपी अभ्यास में संलग्न हों;
- सालाना अस्पताल और स्पा उपचार करने के लिए;
- चिकित्सीय मालिश के पाठ्यक्रम को वर्ष में 2-3 बार दोहराएं।
रोग का निदान
कॉक्सार्थ्रोसिस विकृत आर्थ्रोसिस के सबसे आम और गंभीर रूपों में से एक है (सभी आर्थ्रोसिस मामलों का 60%)।रोग पूरी तरह से ठीक नहीं हो सकता है।यह जीवन भर आगे बढ़ता है।
प्रारंभिक चरणों (1 और 2) में, रूढ़िवादी तरीके (व्यायाम चिकित्सा, मालिश, दवाएं) विकृति विज्ञान के विकास को रोक सकते हैं, 5 साल (और अधिक) के लिए गंभीर लक्षणों की शुरुआत में देरी कर सकते हैं।
देर से चरण (3) में, रोग रोगग्रस्त जोड़ के स्थिरीकरण की ओर जाता है (यह समूह 1, 2 या 3 की विकलांगता है)।इस मामले में, आर्थ्रोप्लास्टी की जाती है, जिसके बाद 97% मामलों में कार्य बहाल हो जाते हैं।

















































